Генетични заболявания
дефиниция
Генетично заболяване или наследствено заболяване е заболяване, което се причинява от един или повече гени на съответното лице. ДНК действа тук като директен спусък на болестта. За повечето генетични заболявания са известни локализациите на причинители на гени. Ако се подозира генетично заболяване, съответната диагноза може да бъде поставена чрез генетичен преглед.
От друга страна, има и голям брой заболявания, чието възникване има генетично влияние или се обсъжда, като захарен диабет („диабет“), остеопороза или депресия. Това са така наречените диспозиции, т.е. повишена вероятност от определени заболявания. Разпределенията трябва да се разграничават от наследствените заболявания.

Това са често срещани наследствени заболявания
В абсолютно изражение наследствените заболявания не са често срещани, но посочените тук наследствени заболявания се срещат често в сравнение с други заболявания с генетична причина.
-
Синдром на Марфан
-
Сърповидно-клетъчна анемия
-
Хемофилия (хемофилия А или В)
-
Мутационен фактор V Leiden и резултатна устойчивост на APC
-
Червено зелена слабост
-
Дефицит на глюкозо-6-фосфат дехидрогеназа (дефицит на G6PD)
-
Полидактилия ("множество пръсти", възможна и като симптом при други заболявания)
-
Тризомия 21 (синдром на Даун)
-
Хорея лов
каузи
Наследствените заболявания са изключително разнообразни по своя външен вид. Те по принцип имат само едно общо: Причината за всеки от тях се крие в ДНК, т.е. в генетичния материал на съответния човек. Тук могат да настъпят различни промени, като мутации (обмен на ДНК информация) или изтривания (липса на определен генетичен материал).
Голямо количество информация е кодирана в генетичния материал, като „чертежите” за различни компоненти, важни за функционирането на телесната клетка. Това могат да бъдат например ензими, електролитни канали или вестители. След това тези най-малки елементи се четат неправилно или изобщо не се четат от ДНК, което след това липсва в сложната система на тялото. Следователно грешната или липсваща генетична информация причинява определени неизправности в организма. След това те причиняват симптоми според функционалната система, в която един елемент сега липсва.
Разберете всичко по темата тук: Генетичният тест.
Така се наследяват наследствените заболявания
Всяко наследствено заболяване се наследява или моногенетично, или полигенетично: Това означава, че има едно или повече генетични места, които трябва да бъдат променени, за да се стигне до заболяване.
Освен това генетичните черти винаги могат да бъдат унаследени по доминиращ или рецесивен начин: рецесивният означава, че трябва да има предразположение за това конкретно наследствено заболяване както в бащините, така и в майчините гени. В случай на доминиращо наследство, една промяна (т.е. един родител) е достатъчна, за да предизвика болестта. От това следва, че при преобладаващи наследствени заболявания хората, които са носители, също ще се разболеят - докато при рецесивно наследяване обикновено дори не е известно наличието на съответно генетично предразположение.
Има и заболявания, които се наследяват чрез половите хромозоми, като хемофилия или червено-зелена слепота. Съоръженията за това обикновено са на Х хромозомата, тъй като Y хромозомата е много малка и като цяло може да съхранява малко генетична информация. Следователно човек говори за наследствени заболявания, свързани с Х. Те обикновено засягат значително повече мъже, отколкото жени, тъй като жените могат да компенсират всяка неточна информация за Х хромозомата с втората.
Как точно се наследява генетично заболяване, обикновено е лесно да се изследва, ако се интересувате.
Тестове преди раждането
По принцип генетичният материал на детето вече може да бъде изследван в утробата за всички наследствени заболявания, чиито причинно-следствени генетични локации са известни. Генетичните анализи обаче отнемат много време, така че обикновено се анализира само предполагаемото местоположение на гена - за това от своя страна трябва да има обосновано подозрение за генетично заболяване.
За такъв преглед може да се вземе генетичен материал от околоплодната течност или плацентата и да се използва за анализа.
Все пак трябва винаги да се има предвид, че всяка инвазивна диагноза включва и риск за живота на нероденото дете. Следователно такива убождания трябва да се претеглят индивидуално във всеки отделен случай.
Има и измервания, които могат да показват генетично заболяване, като например измерването на нухалната прозрачност в знак на тризомия 21. Такива методи не са опасни за нероденото дете, но не могат да предложат абсолютна сигурност за наличието на генетично заболяване. Така че и тук трябва внимателно да се обмисли операция.
Тризомия 21
Причината за тризомия 21 е хромозома 21, която няма засегнати два пъти, но три пъти. Този вариант на ДНК се създава, когато хромозомите се разпределят в родителските зародишни клетки, т.е. в спермата или яйцеклетките. Следователно това е „грешка в разпространението“, а не промяна в действителния генетичен материал. Това обяснява защо тризомия 21 може да възникне спонтанно във всяко семейство и защо вероятността да има дете със синдром на Даун е една и съща във всички семейства. Строго погледнато, тризомия 21 - подобно на други тризомии - не трябва да се счита за наследствено заболяване в истинския смисъл. Независимо от това, тризомия 21 е най-често срещаното ДНК заболяване при новородени.
Характеристиките на променения набор от хромозоми при синдром на Даун вече могат да се видят при нероденото дете в утробата: Забавянето на растежа и дефектите могат да доведат, наред с други неща, до череп, който е твърде малък, къси кости на бедрото и дефекти на горната част на ръката и сърцето. Голямо количество околоплодни води също може да бъде индикация за тризомия 21, тъй като засегнатите неродени деца пият или поглъщат сравнително малко околоплодна течност. Въпреки това, нито една от тези характеристики не са окончателни признаци на синдрома на Даун!
Освен споменатите признаци на забавяне на растежа, децата със синдром на Даун често също показват забавено развитие, например в областите на езиковите и двигателните умения. Хората, засегнати от синдрома на Даун, често показват забележителни социални умения, докато интелигентността често остава под средното ниво. Засегнатите хора обаче се различават значително по тези характеристики и не е рядкост да завършат училище след получаване на добра подкрепа.
По-късно в живота хората с тризомия 21 имат повишен риск да бъдат диагностицирани с определени заболявания. Те включват болест на Алцхаймер, епилепсия и рак, по-специално левкемия. Независимо от това, продължителността на живота на хората със синдром на Даун продължава да се увеличава: Междувременно засегнатите хора често достигат 60 или 70-годишна възраст.
Можете да намерите повече информация на нашия уебсайт Синдром на Даун
Недостиг на антитрипсин в Алфа-1
Дефицитът на антитрипсин в Алфа-1 може да приеме различни форми и форми, в зависимост от точните генетични характеристики на засегнатото лице. Това означава, че не всеки дефицит на алфа-1 антитрипсин води до симптоми. По-нататък ще бъде обсъден само клинично забележимият тип (PiZZ) на това генетично обусловено заболяване.
Ензимният дефект, наличен при това заболяване, причинява разпадане и ремоделиране на градивни елементи в тъканта на органа при засегнатите лица. Освен това дефектните протеини се филтрират от кръвта от черния дроб и се натрупват там. Това може да доведе до възпаление на черния дроб (хепатит), цироза или рак на черния дроб. Дихателните пътища в белите дробове стават нестабилни поради липсата на стабилна тъкан и те се разпадат по-бързо: Развива се клиничната картина на ХОББ (хронично обструктивно белодробно заболяване). Тази клинична картина често е първият симптом на недостиг на алфа-1 антитрипсин, така че всеки човек с ХОББ в по-млада възраст трябва да бъде проверен за недостиг на алфа-1 антитрипсин.
Ако болестта продължава дълго време, белите дробове могат да се надуят, тъй като въздухът, който дишате, не може да бъде издишан правилно през нестабилните дихателни пътища и се натрупва в белите дробове. Като терапия, в допълнение към последователното избягване на пушенето на цигари и редовни ваксинации за предотвратяване на респираторни заболявания, трябва да се вземат и лекарствени мерки: Липсващият алфа-1-антитрипсин може да се прилага интравенозно, за да се облекчат симптомите доколкото е възможно и да се спре хода на заболяването.
Можете да намерите повече информация на нашия уебсайт Недостиг на антитрипсин в Алфа-1
хемофилия
Групата на хемофилията също е позната разговорно като „хемофилия“, тъй като този термин описва много точно основния симптом на това наследствено заболяване: засегнатите хора кървят по-дълго и, в зависимост от тежестта на заболяването, по-често, отколкото незасегнати.
Кървенето обикновено се спира от това, което е известно като каскада на коагулация, ендогенен сигнален път, който предотвратява прекомерната загуба на кръв. В тази система за коагулация играят роля 13 фактора, които се активират един след друг. Това може да се представи като поредица от домино: ако ударите един камък (коагулационен фактор), той активира следващия и т.н. В края на този сигнален път или домино има коагулация на кръвта. При хемофилия липсва определен фактор - в зависимост от конкретния подтип на заболяването: верижната реакция се прекъсва тук.
Терапията за заболяването може да се проведе чрез определяне на липсващия фактор и добавянето му отвън. Следователно засегнатите хора трябва редовно да си инжектират препарат с този фактор на коагулация, за да може да протече останалата част от верижната реакция.
Можете да намерите повече информация на нашия уебсайт Болест на кръвта
Муковисцидоза
При генетичното заболяване кистозна фиброза - известна още като кистозна фиброза - има дефектно производство на йонни канали, по-точно на хлоридни канали. В резултат на това съставът на телесните секрети (например пот, секрети от дихателните пътища и панкреаса) на засегнатите лица се променя: Тъй като липсата на хлорид означава, че по-малко вода се вкарва в канала на съответната жлеза, секретът е сравнително вискозен.
В резултат на това обикновено се развиват симптоми в храносмилателния тракт, тъй като секрецията с храносмилателните ензими не може да тече добре от панкреаса в червата и по този начин уврежда самия панкреас. Освен това храносмилателните разстройства като мастни изпражнения, диария и произтичащото от това ниско телесно тегло са често срещани.
Втората голяма група симптоми обикновено се развива в белите дробове: Тъй като слузът, който естествено се появява в белите дробове, е по-вискозен, отколкото при здрави хора, по-трудно е да се отстрани от ресничките. Това може да доведе до хронична кашлица и запушване на бронхите (бронхиектазии). По-голямото количество белодробна секреция също осигурява добра среда за растежа на бактериите, което води до чести респираторни инфекции и пневмония.
Муковисцидозата се лекува симптоматично с отхрачващи, храносмилателни ензими и антибиотици за инфекции.
Можете да намерите повече за това на нашия уебсайт Муковисцидоза
Фактор V Leiden и устойчивост на APC
Мутацията на фактор V Leiden включва промяна в генетичната информация, която може да причини повишено съсирване на кръвта. Причината за това е фактор V в така наречената коагулационна каскада на тялото: този сигнален път гарантира, че в случай на нараняване раната се затваря от собствените "адхезивни протеини" на тялото (фибрин). В този сигнален път има 13 фактора, които са кръстени с римски цифри (това означава „Фактор 5 страдание“!). Фактор V има благоприятен ефект върху образуването на фибринова тапа, но също така може да бъде инхибиран от така наречения активиран протеин С (APC за кратко). Това играе важна роля за регулирането на този сигнален път и за предотвратяване на прекомерното съсирване на кръвта.
Мутиралият фактор V присъства при засегнатите индивиди, но не реагира на APC. В този момент на тялото липсва важно „устройство за безопасност“, за да се предотврати съсирването на кръвта без причина, което може дори да блокира съдовете и по този начин да причини нарушения в кръвообращението.
Статистически погледнато, хората, които са засегнати от фактор V мутация на Leiden, са по-склонни да претърпят тромботично събитие (т.е. тромбоза или белодробна емболия), дори без анамнеза за типични рискови фактори. В техническо отношение се говори и за "тромбофилия", т.е. тенденция към съсирване.
Можете да намерите повече за това на нашия уебсайт Фактор V Лайден
Болест на Гоше
При болестта на Гоше промяната в информацията за ДНК причинява дефект на ензим, участващ в липидния метаболизъм, по-точно глюкоцереброзидаза: Това помага за разграждането на старите клетъчни компоненти. В случай на дефект може да има намаляване на функционалността или дори загуба на функционалност и съответно симптомите се появяват в детска или млада зряла възраст.
Симптомите на болестта на Гоше до голяма степен се дължат на уголемяване на черния дроб и далака, растежът на който тялото се опитва да компенсира липсата на ензими. Това увеличава разграждането на всички кръвни компоненти, което може да се разпознае в кръвната картина и да се използва като диагностичен индикатор заедно с увеличения черен дроб и далак.
Липсващият ензим глюкоцереброзидаза може да се използва терапевтично като лекарство. Прогнозата и протичането на болестта на Гоше зависи до голяма степен от тежестта на загубата на функцията на ензима.
За повече информация, прочетете тук: Болест на Гоше.
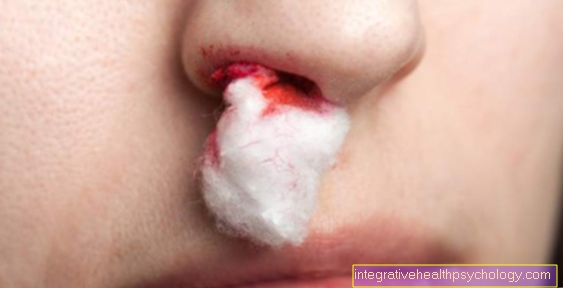
Болест на Ослер
Болестта на Ослер е наследствено заболяване, което се характеризира със силна вазодилатация. По принцип това разширяване на съдовете може да се случи навсякъде, както по кожата, така и върху вътрешните органи. Стените на разширените съдове са сравнително тънки и се разкъсват лесно. В резултат на това засегнатите области кървят бързо.
Вазодилатацията се среща особено често по лицето и в носната лигавица, така че засегнатите хора обикновено се оплакват от чести кръвотечения от носа и малки петна по лицето.
Ако се подозира болестта на Ослер, трябва да се извърши подходяща диагностика, тъй като вазодилатацията може да възникне и в жизненоважни органи или органи с добро кръвоснабдяване, като белите дробове, мозъка или черния дроб, при които кървенето от разрушен съд е опасно.
Можете да намерите повече по тази тема на нашия уебсайт Болест на Ослер
Болест на Реклингхаузен
Неврофиброматозата тип 1 - или болестта на Реклингхаузен - е генетично заболяване, при което засегнатите често развиват тумори върху клетките на нервното покритие. Туморите, които се развиват, могат да бъдат както доброкачествени, така и злокачествени и да се появят в млада възраст.
Типичните тумори обаче са доброкачествени неврофиброми: Те се състоят от клетки, които обвиват и изолират нерва като електрически кабел, както и заобикалящата го съединителна тъкан. Те са доброкачествени, т.е. неразпространяващи се и бавно растящи тумори.
Операцията за отстраняване на неврофиброми обаче може да бъде трудна, тъй като те често са здраво прикрепени към нерва и съответният нерв трябва да бъде отстранен. Независимо от това, това е единственият вариант за лечение на симптоматична неврофиброма, тъй като причинно-следствената терапия за това наследствено заболяване не е възможна.
Можете да намерите повече по тази тема на нашия уебсайт Неврофиброматоза тип 1
Мускулна дистрофия
Терминът мускулна дистрофия описва група наследствени заболявания, при които определени мускулни компоненти не могат или не могат да бъдат сглобени правилно от телесните клетки. В резултат на това засегнатите обикновено развиват мускулна слабост още в детска и юношеска възраст и това може да доведе до загуба на мускулна маса, ограничения при движение и дори физически увреждания.
Ако се подозира наличието на мускулна дистрофия, първо трябва да се определят стойностите на кръвта. Ако стойностите съответстват на предполагаемата диагноза, все още може да се извърши мускулна биопсия: От мускула се взема малка проба тъкан, която след това се изследва микроскопски за клетъчни дефекти. Генетичен преглед е възможен и за установяване на диагнозата, тъй като съответните генетични локации обикновено са известни с различните форми на мускулна дистрофия и би трябвало да бъдат променени. Причинна терапия за мускулни дистрофии не е известна.
Можете да намерите повече по тази тема на нашия уебсайт Мускулна дистрофия
Xeroderma pigmentosum
Xeroderma pigmentosum е рядко наследствено заболяване, при което определени ензими в кожата на засегнатото лице не работят. Тези ензими обикновено се грижат за възстановяването на ДНК, което може да бъде повредено от слънчева светлина или съдържаща се UVB светлина. Увреждането с UVB може да причини рак на кожата при засегнатите хора, както и при всички останали хора, но с Xeroderma Pigmentosum процесът се ускорява поради липсата на механизми за поправяне. В резултат на това засегнатите развиват тежки форми на рак на кожата в детска и юношеска възраст и след кратко излагане на слънчева светлина.
Причинна терапия все още не е възможна. Засегнатите хора трябва да избягват слънчевата светлина за цял живот, поради което прозвището „деца на лунна светлина“ се е утвърдило за засегнатите (понякога много млади) засегнати хора. В допълнение, тези хора трябва да бъдат контролирани от дерматолог за редовен скрининг на рак на кожата, за да се премахне незабавно новоразвития рак на кожата. Ако тези мерки се спазват стриктно, продължителността на живота на човек с ксеродерма пигментозум е приблизително същата като тази на незасегнат човек.
Можете да намерите повече за това заболяване на нашия уебсайт Xeroderma pigmentosum
Синдром на Линч
Синдромът на Линч е промяна в ДНК, която причинява дефектен ензим в клетките на тялото.При засегнатите хора определен механизъм е дефектен, което в противен случай се предполага, че предпазва клетките от дегенерация, т.е. неконтролиран растеж - затова хората със синдром на Линч имат значително повишен риск от развитие на рак.
Ракът на дебелото черво често се среща тук, защото клетките естествено често се разделят така или иначе и грешките в програмирането на растежа и смъртта на клетката стават забележими по-бързо. Засегнатите често развиват тумор в дебелото черво в необичайно млада възраст, т.е. преди 50-годишна възраст, която след това се нарича HNPCC (наследствен не полипозен рак на дебелото черво). Въпреки това, не всеки, който има генетичен състав на синдрома на Линч, ще развие рак на дебелото черво. От друга страна, и други органи могат да развият тумор, тъй като генетичните предразположения, които благоприятстват развитието на тумор, присъстват във всички клетки на тялото. Следователно са необходими редовни проверки и превантивни прегледи за засегнатите от синдром на Линч, за да се лекуват адекватно туморите, които се развиват в ранен етап.
Можете да намерите повече по тази тема на нашия уебсайт Синдром на Линч